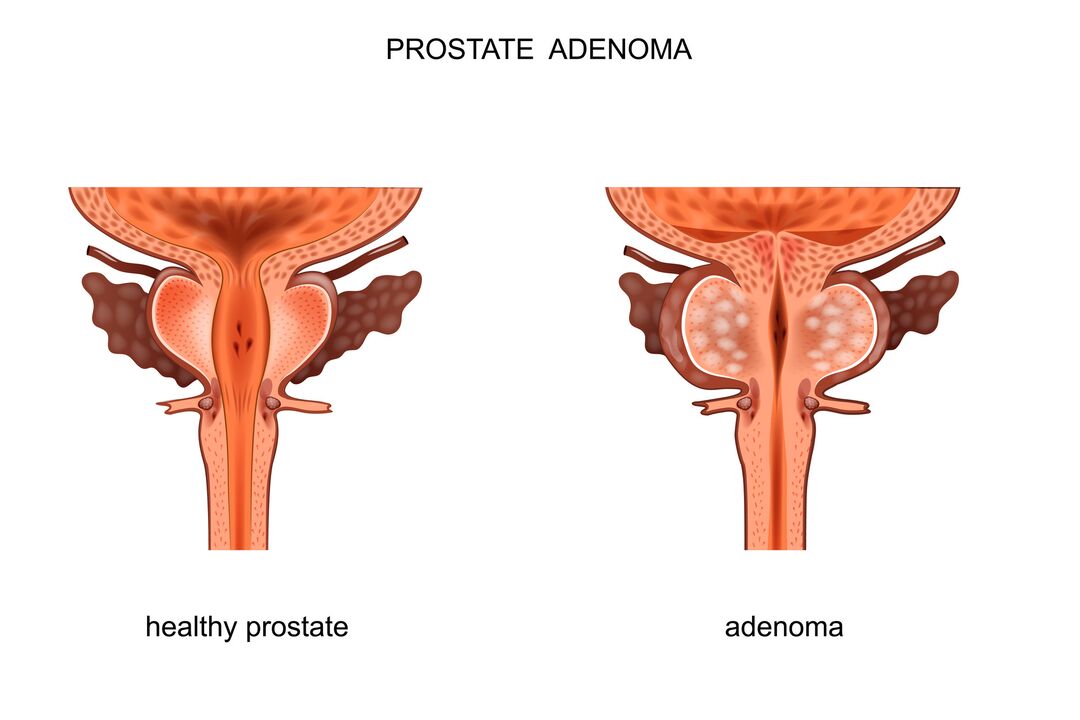
Adenoom van de prostaat, ook wel goedaardige prostaathyperplasie (BPH) genoemd, komt zeer vaak voor bij mannen ouder dan 40 jaar. Bij deze ziekte treedt een goedaardige groei van het klierweefsel van de prostaat op, wat kan leiden tot compressie van de urethra, verminderde uitstroom van urine uit de blaas en als gevolg daarvan ongemak bij het plassen. Adenoom van de prostaat kan ook ernstige blaas- en nierproblemen veroorzaken.
Dit artikel onderzoekt de oorzaken en symptomen van prostaatadenoom, evenals moderne methoden voor diagnose en behandeling van deze ziekte. Er zijn veel effectieve behandelingen voor goedaardige prostaathyperplasie, waaronder niet alleen medicamenteuze therapie en open chirurgie, maar ook minimaal invasieve chirurgische methoden. Wanneer de eerste symptomen van de ziekte verschijnen, moet u een arts raadplegen die rekening zal houden met uw symptomen, de grootte van hyperplasie en uw algemene gezondheid en die u de meest optimale behandelingsoptie zal bieden.
De redenen
Het is tot nu toe niet helemaal duidelijk wat de vergroting van de prostaat precies veroorzaakt. Dit kan echter te wijten zijn aan een verandering in de balans van geslachtshormonen in het mannelijk lichaam. Mannen produceren hun hele leven zowel testosteron, het mannelijke hormoon, als kleine hoeveelheden oestrogeen, het vrouwelijke geslachtshormoon. Naarmate het lichaam ouder wordt, neemt de hoeveelheid actief testosteron in het bloed af, terwijl de hoeveelheid oestrogeen op ongeveer hetzelfde niveau blijft. Studies hebben aangetoond dat een groter aandeel oestrogeen dat de prostaatklier binnendringt, de activiteit van stoffen die de groei van prostaatcellen versnellen, kan verhogen.

Een andere theorie wijst op de rol van een ander mannelijk geslachtshormoon - dihydrotestosteron - dat belangrijk is voor de ontwikkeling en groei van de prostaat op jongere leeftijd. Sommige onderzoeken hebben aangetoond dat zelfs wanneer de testosteronniveaus in het bloed beginnen te dalen, er nog steeds een hoog niveau van dihydrotestosteron in de prostaatklier aanwezig is, wat de prostaatcellen ertoe kan aanzetten te blijven groeien.
De prostaatklier bevindt zich direct onder de blaas. De urethra (of urethra), die urine uit de blaas afvoert, loopt door het midden van de prostaatklier. Door deze anatomische structuur kan een vergrote prostaat de urinestroom blokkeren.
Risicofactoren voor een vergrote prostaatklier kunnen zijn:
- Leeftijd. Mannen jonger dan 40 jaar hebben zelden symptomen van een vergrote prostaatklier. Ongeveer 30% van de mannen ervaart milde symptomen op 60-jarige leeftijd en ongeveer 50% op 80-jarige leeftijd.
- De aanwezigheid van BPH bij familieleden. Als uw bloedverwanten, zoals een vader of broer, problemen hebben met de prostaatklier, dan betekent dit dat u mogelijk ook een verhoogd risico heeft op het ontwikkelen van prostaathyperplasie.
- Andere medische aandoeningen zoals diabetes, hart- en vaatziekten en erectiestoornissen. Onderzoek toont aan dat diabetes, erectiestoornissen en hart- en vaatziekten in sommige gevallen het risico op het ontwikkelen van BPH kunnen vergroten.
- Levensstijl. Obesitas verhoogt het risico op BPH en lichaamsbeweging kan dit risico verminderen.
De aanwezigheid van geen van de bovenstaande factoren is echter geen reden om aan te nemen dat u zeker prostaatadenoom zult ontwikkelen.
Symptomen
De ernst van de symptomen bij verschillende mensen met prostaatadenoom is anders.
Veel voorkomende tekenen en symptomen van BPH zijn:
- frequente of dringende aandrang om te plassen.
- een toename van de frequentie van urineren 's nachts (nocturie).
- onvermogen om volledig te legen. blaas.
- de aanwezigheid van een resterend urinevolume in de blaas.
- een zwakke urinestraal of intermitterend stoppen bij het plassen.
- moeite met plassen.
- urineverlies aan het einde van het plassen.
- frequente urineweginfecties.
- volledig onvermogen om te urineren (anurie).
- de aanwezigheid van bloed in de urine (hematurie).
Het is de moeite waard om te weten dat de grootte van de prostaatklier niet noodzakelijk bepalend is voor de ernst van uw symptomen. Sommige mannen met een licht vergrote prostaat kunnen ernstige symptomen hebben, terwijl andere mannen, zelfs met een extreem vergrote prostaat, milde symptomen kunnen hebben. Bijna alle patiënten ervaren een geleidelijke verslechtering van de symptomen in de loop van de tijd. Het is uiterst zeldzaam dat de symptomen na verloop van tijd stabiliseren of zelfs verbeteren.
Diagnostiek
Als u BPH vermoedt, zal uw arts gedetailleerde vragen stellen over uw symptomen en een lichamelijk onderzoek uitvoeren. Deze beginfase kan zijn:
- Een onderzoek om symptomen en risicofactoren voor de ziekte te identificeren.
- Digitaal rectaal onderzoek. Om de grootte en vorm van de prostaatklier te beoordelen, moet de arts een vinger in het rectum steken. Dit onderzoek is zeer informatief, waardoor u een eerste conclusie kunt trekken over de toestand van de prostaatklier.
- Analyse van urine. Het analyseren van uw urinemonster kan helpen bij het uitsluiten van infectie of andere aandoeningen die soortgelijke symptomen kunnen veroorzaken.
- Bloed Test. Bloedonderzoekresultaten kunnen wijzen op nierproblemen.
- Bloedonderzoek voor prostaatspecifiek antigeen (PSA). PSA is een eiwit dat alleen door het prostaatweefsel wordt geproduceerd. Als de prostaat gezond is, wordt er heel weinig PSA in het bloed gevonden. De test kan worden gedaan in een laboratorium, ziekenhuis of spreekkamer. Er is geen speciale opleiding vereist. Een snelle stijging van de PSA-spiegels kan een teken zijn dat er een snelle groei van prostaatweefsel plaatsvindt. BPH is een van de mogelijke oorzaken van hoge PSA-waarden. Ontsteking van de prostaat, of prostatitis, is een andere veelvoorkomende oorzaak van hoge PSA-waarden.
Na het eerste onderzoek en de noodzakelijke tests kan uw arts aanvullende tests aanbevelen om BPH te bevestigen en andere aandoeningen uit te sluiten. Deze tests kunnen zijn:
- Urodynamisch onderzoek. In deze studie plast de patiënt in een container die is bevestigd aan een speciaal apparaat dat de kracht en het volume van de stroom meet tijdens het plassen. De testresultaten helpen u de voortgang van de ziekte te volgen en te bepalen of uw toestand beter of slechter wordt.
- Resterende urinevolumetest. Deze test laat zien of u uw blaas volledig kunt legen. De test kan worden gedaan met een echografie of door een katheter in uw blaas te steken nadat u hebt geplast om te meten hoeveel urine er nog in uw blaas zit.
- Het bijhouden van een 24-uurs urinedagboek. Het registreren van uw urinefrequentie en hoeveelheid urine kan vooral nuttig zijn als meer dan een derde van uw urinelozing 's nachts plaatsvindt.
- Transrectaal echografisch onderzoek. In dit geval wordt een ultrasone sonde in het rectum ingebracht om de grootte te meten en de toestand van de prostaat te beoordelen.
- Onderzoek van de blaas (cystoscopie). Bij deze test wordt een flexibele katheter met een camera aan het uiteinde (cystoscoop) in de urethra ingebracht, zodat de arts de binnenkant van de urethra en de blaas kan zien.
- Prostaatbiopsie. Het kan nodig zijn om monsters van prostaatweefsel te nemen om prostaatkanker uit te sluiten.
Behandeling
Er zijn veel verschillende behandelingsopties voor BPH. Samen moeten u en uw arts beslissen welke behandeling voor u het beste is. Soms werkt een combinatie van verschillende behandelingen het beste. Milde gevallen van BPH hebben mogelijk geen behandeling nodig.
De belangrijkste behandelingen voor BPH zijn:
- Actieve monitoring van het verloop van de ziekte.
- Drugs therapie.
- Minimaal invasieve chirurgie.
- Chirurgische ingrepen.
- Actieve bewaking.
Als uw arts voor deze optie kiest, wordt uw medische toestand nauwlettend gevolgd zonder medicatie of operatie. Bovendien word je jaarlijks gekeurd. Als uw symptomen verergeren of zich nieuwe symptomen ontwikkelen, kan uw arts voorstellen dat u een actieve behandeling start. Mannen met milde symptomen kunnen goede kandidaten zijn voor actief toezicht. Mannen met milde symptomen waar ze geen last van hebben, zijn ook goede kandidaten.
Het voordeel van deze aanpak is dat er geen bijwerkingen zijn, maar de mogelijkheid bestaat dat het later moeilijker is om symptomen te verminderen.
Medische therapie
Alfablokkers
Alfablokkers zijn medicijnen die de spieren in de urethra, prostaat en blaas ontspannen. Ze verbeteren de urinestroom en verminderen de BPH-symptomen zonder de grootte van de prostaat aan te tasten. Alfablokkers omvatten alfuzosine, terazosine, doxazosine en tamsulosine.
Een van de voordelen van alfablokkers is dat ze meteen beginnen te werken nadat je ze hebt ingenomen. Bijwerkingen kunnen zijn: duizeligheid, vermoeidheid en ejaculatieproblemen.
Mannen met matige tot ernstige BPH en mannen die zich zorgen maken over hun symptomen zijn goede kandidaten voor het starten van alfablokkertherapie.
5-alfa-reductaseremmers
5-alfa-reductaseremmers zijn geneesmiddelen die de productie van dihydrotestosteron blokkeren, een mannelijk hormoon dat zich in de prostaat kan ophopen en kan doen groeien. Deze medicijnen verkleinen de prostaat en verhogen de urinestroom. Deze medicijnen omvatten finasteride en dutasteride.
Deze medicijnen verminderen het risico op BPH-complicaties aanzienlijk. Ze maken het ook minder waarschijnlijk dat u in de toekomst geopereerd moet worden. Bijwerkingen zijn onder meer erectiestoornissen en verminderd libido (zin in seks). U moet de pillen echter wel blijven innemen om herhaling van de symptomen van de ziekte te voorkomen.
Combinatietherapie
Bij combinatietherapie worden alfablokkers en 5-alfa-reductaseremmers samen gebruikt. Mogelijke combinaties van geneesmiddelen zijn finasteride en doxazosine, of dutasteride en tamsulosine. Uw uroloog kan ook een combinatie van alfablokkers en geneesmiddelen die muscarinereceptorblokkers worden genoemd, voorschrijven als u symptomen van een overactieve blaas heeft. Bij een overactieve blaas trekken de spieren van de blaas ongecontroleerd samen en veroorzaken een verhoogde urinefrequentie, plotselinge aandrang om te urineren en urine-incontinentie. Antimuscarinica zijn medicijnen die de spieren in de blaas ontspannen.
Combinatietherapie verbetert de symptomen aanzienlijk en voorkomt verergering van BPH. Het is echter de moeite waard eraan te denken dat elk medicijn bijwerkingen kan veroorzaken. U kunt met twee geneesmiddelen meer bijwerkingen krijgen dan wanneer u slechts één geneesmiddel zou nemen.
Alternatieve behandelingen
Zelfmedicatie, het gebruik van traditionele geneeskunde of behandeling met verschillende kruiden (kruidengeneesmiddelen) wordt niet aanbevolen door beroepsbeoefenaren in de gezondheidszorg. Veel onderzoeken tonen aan dat het gebruik van een dergelijke behandeling niet effectief is en in sommige gevallen onherstelbare schade kan veroorzaken. Daarnaast doorlopen kruiden en voedingssupplementen (voedingssupplementen) niet hetzelfde testproces als medicijnen. Als gevolg hiervan kan de kwaliteit en zuiverheid van vrij verkrijgbare supplementen variëren.
Minimaal invasieve chirurgische ingrepen
Minimaal invasieve interventies worden uitgevoerd met minimale anesthesie en suggereren een sneller herstel. Heel vaak kan de procedure direct in de spreekkamer of het polikliniekcentrum worden uitgevoerd.
Onmiddellijke symptoomverlichting is het grootste voordeel van minimaal invasieve chirurgie. Veel mannen ervaren een verbeterde urinestroom en blaascontrole na minimaal invasieve chirurgie. Als u urinewegproblemen, urinewegobstructie, blaasstenen, bloed in de urine, resterend urinevolume in de blaas heeft na het legen, of het effect van medicatie niet heeft opgemerkt, dan kan minimaal invasieve interventie de volgende stap zijn in de behandeling van de ziekte.
Het is echter de moeite waard om te weten dat alle chirurgische ingrepen, inclusief minimaal invasieve, een risico op bijwerkingen hebben, waaronder:
- Urineweginfecties.
- Bloed in de urine.
- Branderig gevoel bij het plassen.
- De noodzaak om de blaas vaker te legen.
- Plotselinge aandrang om te plassen.
- Erectiestoornissen.
Minimaal invasieve chirurgische technieken omvatten:
- Prostaaturethrale verhoging (of PUL-techniek) - Bij deze procedure wordt een speciale machine gebruikt om kleine implantaten in de prostaatklier te plaatsen. Deze implantaten verhogen en houden de vergrote prostaat hoger en in deze positie, terwijl de druk op de urethra wordt verminderd en de urinestroom verbetert. In dit geval is er geen vernietiging of verwijdering van het prostaatweefsel. PUL kan zowel onder plaatselijke als onder algehele anesthesie worden uitgevoerd. De meeste patiënten merken binnen 2 weken verbetering van de symptomen. In sommige gevallen kan er pijn of een branderig gevoel zijn bij het plassen, bloed in de urine of een constante sterke aandrang om te plassen. Deze bijwerkingen verdwijnen gewoonlijk binnen twee tot vier weken. Patiënten met een voorgeschiedenis van andere gezondheidsproblemen of patiënten met een hoog risico op een operatie kunnen goede kandidaten zijn voor prostaatverhoging van de urethra.
- Transurethrale microgolfthermotherapie (of TUMT) - Deze procedure maakt gebruik van microgolven om prostaatweefsel te vernietigen. Eerst brengt de arts een katheter door de urethra in de prostaatklier in, en vervolgens stuurt een in de katheter ingebouwde radiator microgolven om geselecteerde delen van de prostaat te verwarmen. Warmte vernietigt overtollig prostaatweefsel. Deze procedure vereist meestal geen verdoving en het risico op bijwerkingen is minimaal.
- Waterdampconvectie-ablatie (Rezum-therapie) voor prostaatpathologie - deze procedure gebruikt warmte-energie om overtollig prostaatweefsel te vernietigen. Tegelijkertijd wordt steriel water in een speciaal draagbaar apparaat verwarmd tot een temperatuur net boven het kookpunt wanneer het in stoom verandert. Deze hete stoom veroorzaakt vervolgens een snelle celdood. Behandeling kan worden gedaan in een spreekkamer onder plaatselijke verdoving. Na de ingreep kan het zijn dat u enige tijd wat bloed in uw urine heeft en moet u de katheter ook enkele dagen gebruiken. Pijnlijk of frequent urineren na de procedure zou binnen ongeveer 3 weken moeten verdwijnen. Seksuele bijwerkingen zoals erectiestoornissen zijn onwaarschijnlijk.
Traditionele chirurgische procedures
Chirurgische ingrepen met het verwijderen van een deel van het prostaatweefsel worden uitgevoerd wanneer andere therapiemethoden niet effectief zijn, met extreem uitgesproken symptomen (bijvoorbeeld wanneer het volledig onmogelijk is om te urineren). Waaronder:
- Transurethrale resectie van de prostaat (TURP)
TURP is een van de meest voorkomende procedures voor BPH. Bij deze operatie brengt de chirurg, na het uitvoeren van anesthesie, een speciaal dun instrument door de eikel van de penis in de urethra. Met deze tool verwijdert de arts overtollig prostaatweefsel. Na de ingreep moet u de katheter meestal 1 tot 2 dagen gebruiken. Het effect van een dergelijke behandeling houdt gewoonlijk 15 jaar of langer aan. Zoals elke andere operatie heeft TURP bijwerkingen en de anesthesie die bij de ingreep wordt gebruikt, brengt een bepaald risico met zich mee. Bijwerkingen van TURP kunnen retrograde ejaculatie, erectiestoornissen, postoperatieve urineweginfecties en urine-incontinentie omvatten. Volledig herstel duurt 4 tot 6 weken.
- Laser enucleatie van de prostaat
Bij deze procedure plaatst de chirurg een dun instrument door de penis in de urethra. Een laser die in het instrument wordt ingebracht, vernietigt overtollig prostaatweefsel. Net als bij transurethrale resectie van de prostaat zijn echter geen incisies nodig. Herstel van laser-enucleatie is erg snel, maar daarna kunt u enkele dagen bloed in uw urine hebben en vaak of pijnlijk urineren. Deze procedure vereist ook anesthesie, wat gepaard gaat met bepaalde risico's.
- Operatie om de prostaat te verwijderen
Momenteel worden operaties om de prostaat te verwijderen voor BPH bij mannen uiterst zelden uitgevoerd met de ineffectiviteit van alle andere therapiemethoden. Deze operaties brengen aanzienlijke risico's en bijwerkingen met zich mee, waaronder urinedisfunctie, erectiestoornissen en ernstige complicaties tijdens de operatie zelf.
Complicaties
Gebrek aan tijdige medische zorg voor BPH kan leiden tot de ontwikkeling van ernstige complicaties, waaronder:
- Plotseling en volledig onvermogen om te urineren (urineretentie, anurie). In deze toestand kan het nodig zijn om een katheter in de blaas in te brengen om de urine uit de overlopende blaas te laten wegvloeien. In sommige gevallen kan ook een operatie nodig zijn om de urineretentie te verminderen.
- Urineweginfecties. Als u uw blaas niet volledig ledigt, kan uw risico op het ontwikkelen van urineweginfecties toenemen.
- Blaas stenen. Blaasstenen vormen zich ook vanwege het onvermogen om de blaas volledig te legen. Stenen kunnen infecties, irritatie van de blaas, bloed in de urine en verdere obstructie van de urinestroom veroorzaken.
- Schade aan de blaas. Bij onvolledige lediging kan de blaas uitrekken, wat na verloop van tijd leidt tot een verzwakking van de spierwand. Als gevolg hiervan kan de blaas niet goed samentrekken, wat het ledigen verder bemoeilijkt.
- Nierschade. Het vasthouden van urine kan een verhoogde druk in de blaas en terugstroming van urine naar de nieren veroorzaken, wat de nieren direct kan beschadigen of het risico op het ontwikkelen van infecties kan vergroten. Deze complicaties zijn uiterst ernstig en kunnen een leven lang aanhouden.
De meeste mannen met een vergrote prostaatklier ontwikkelen deze complicaties zelden, maar houd er rekening mee dat veel complicaties, waaronder acute urineretentie of nierbeschadiging, een ernstige bedreiging kunnen vormen voor uw gezondheid en leven. Als u symptomen van de ziekte ervaart, moet u onmiddellijk een arts raadplegen.
Dieet en preventie van de ontwikkeling van prostaatadenoom
Helaas is er geen betrouwbare manier om de ontwikkeling van adenoom van de prostaatklier te voorkomen, maar gewichtsverlies en goede voeding met een hoog gehalte aan fruit en groenten in de voeding kan de mate van vergroting van de prostaat verminderen. Dit kan te wijten zijn aan het feit dat overtollig vetweefsel in het lichaam het niveau van hormonen en andere factoren in het bloed kan verhogen en de groei van prostaatcellen kan stimuleren. Constante fysieke activiteit helpt ook om het gewicht en de hormoonspiegels onder controle te houden, waardoor het risico op het ontwikkelen van prostaatadenoom wordt verminderd.


























